
Patofysiologi av depression huvudegenskaper

De patofysiologi av depression den baseras på skillnader i hjärnstrukturer såsom storleken på amygdala, hippocampus eller prefrontal cortex. På samma sätt har förändringar konstaterats i neuronal storlek, glia densitet och metabolism. Rollen som monoaminer eller andra neurotransmittorer har också dokumenterats och olika teorier har också erbjudits om deras ursprung eller förklaring..
Depression beror inte enbart på biologiska eller psykologiska faktorer utan snarare på grund av den komplexa interaktionen mellan många sociala, psykologiska eller biologiska faktorer.

När vi letar efter den bästa behandlingen för att hantera depression och med beaktande av att farmakoterapi (och de olika antidepressiva medlen) också har reagerat ogynnsamt i många aspekter, har vi sökt vilka processer som är involverade i denna sjukdom..
Artikelindex
- 1 Ärftlighet och depression
- 2 Strukturella och funktionella förändringar inblandade i depression
- 2.1 Hippocampus
- 2.2 Amygdala
- 2.3 prefrontal cortex
- 2.4 Andra regioner
- 3 Kretsar relaterade till depression
- 4 Teorier om depression
- 4.1 Monoaminerg hypotes
- 4.2 Mottagare
- 4.3 Genetiska avvikelser
- 4.4 Andra
- 5 Referenser
Ärftlighet och depression
Tendensen att utveckla en depressiv sjukdom verkar på något sätt bero på ärftlighet. Denna information kommer till oss genom familjestudier, så att en person med en nära släkting med en affektiv störning är mer benägna att drabbas av den än en annan person som inte har en påverkad släkting..
Dessa data indikerar att depressiva störningar har en ärftlig tendens. Dessutom kan detta observeras genom studier av monozygotiska tvillingar, som visar att det finns en större överensstämmelse mellan dessa vid depression än hos dizygotiska tvillingar..
På samma sätt indikerar studier av adoption och depression att det finns en högre förekomst av depression hos biologiska föräldrar än hos adoptivföräldrar.
I förhållande till generna som är involverade i depression indikerar forskning att det finns flera gener inblandade och observerar koppling mellan gener som ligger på kromosomerna 2, 10, 11, 17, 18, bland annat, samt polymorfismer av gener som serotonintransportören när det gäller ursprunget till depression.
Uppenbarligen, om vi hänvisar till en sjukdom med flera symtom och där variationen är stor, är det logiskt att tro att generna som är inblandade också är flera..
Strukturella och funktionella förändringar inblandade i depression
Flera neuroimaging-studier har utförts med depressiva patienter som har visat att de presenterar förändringar i olika hjärnstrukturer. Bland dem belyser vi förändringarna i amygdala, i hippocampus och i prefrontal cortex, både dorso-lateral och ventral.
Hippocampus
När det gäller hippocampus har vissa studier funnit minskad vit substans och har visat att det finns en asymmetri mellan halvklotet, liksom mindre volym i båda hippocampus hos patienter med depression.
På den anatomiska nivån har grått material i allmänhet visat sig vara reducerat i orbitala och mellersta prefrontala cortexområdena, i ventrala striatum, i hippocampus och en förlängning av laterala och tredje ventriklar, vilket innebär en neuronal förlust.
I andra studier har en minskad volym av cortex och gliaceller hittats när patienterna var döda.
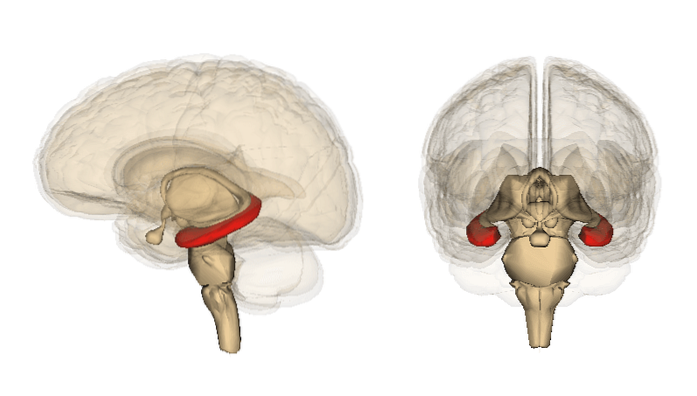
Amygdala
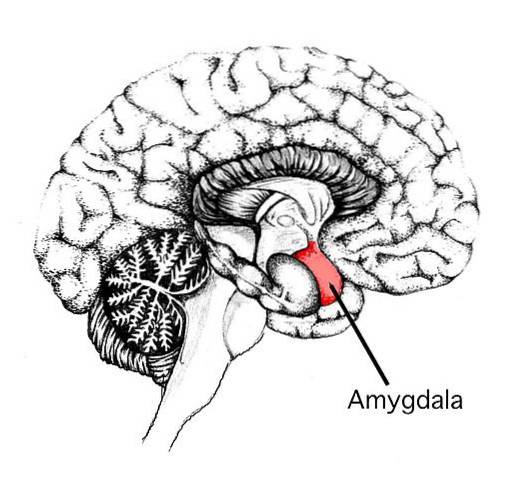
I förhållande till amygdala visar studierna variabla resultat. Även om det inte har förekommit några skillnader i fråga om volymen på amygdalan, gjorde vissa av dess egenskaper..
Till exempel förklarade läkemedlet skillnader i volymen av amygdalan, så att ju fler personer med medicinering som fanns i studien, desto större volym av amygdalan hos patienterna med depression jämfört med kontrollen.
Dessa typer av resultat kan bidra och förstärka idén att depression är förknippad med en minskning av volymen på amygdalan.
Prefrontal cortex
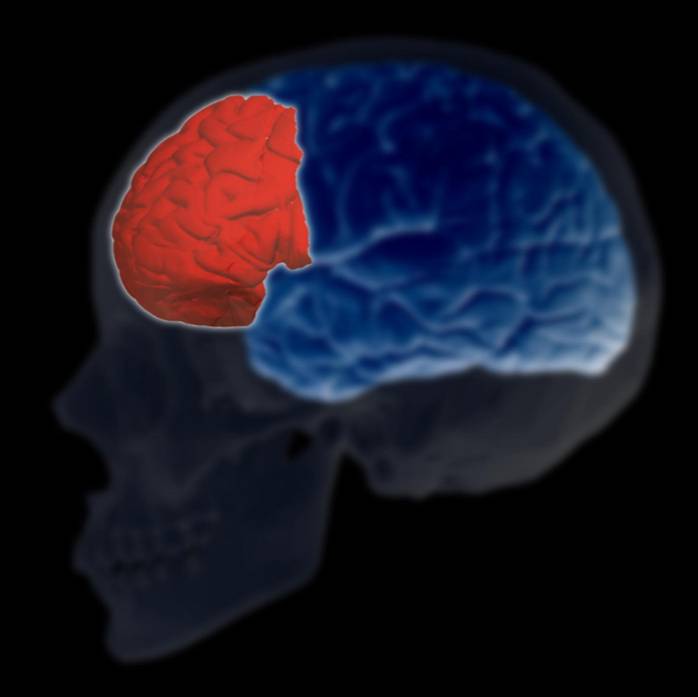
När det gäller prefrontal cortex har flera studier också visat att patienter med depression hade mindre volym jämfört med kontrollen i rectus gyrus och inte i andra olika regioner.
När det gäller hjärnaktivitet har neuroimaging-studier också visat abnormiteter i blodflödet och glukosmetabolismen hos deprimerade personer.
Således har det föreslagits att ökad metabolism i amygdala var relaterad till en större svårighetsgrad av depression, medan när metabolisk aktivitet i den ventromediala prefrontala cortex minskade, är de för reaktiva mot inducerad sorg men hyporeaktiva mot depression..
Andra regioner
I andra studier visades det att det fanns en korrelation mellan svårighetsgraden av depression och ökad glukosmetabolism också i andra regioner, såsom det limbiska systemet, ventromedial prefrontal cortex, temporal, thalamus, ventrala områden i basala ganglier eller underlägsen parietal cortex.
Förlust av motivation vid depression var också negativt relaterat till vissa områden, med dorsolateral prefrontal cortex, dorsal parietal cortex eller dorsotemporal association cortex..
Det fanns också ett förhållande i sömnen, så att dess förändringar korrelerades med större aktivitet i vissa kortikala och subkortikala områden.
Kretsar relaterade till depression
Det finns några kretsar som är relaterade till depression, bland vilka vi kan belysa till exempel den aptit och viktökning som förekommer hos vissa patienter med depression.
Depressivt humör, det huvudsakliga symptomet på depression, är relaterat till förändringar som uppstår i amygdala, i den ventromediala prefrontala cortexen och i den främre cingulära gyrusen, som involverar både serotonin, dopamin och noradrenalin..
För sin del är bristen på energi som också kännetecknar patienter med depression relaterad till dopamin och noradrenalin och hanterar problemen som finns i diffus prefrontal cortex.
Det finns också sömnstörningar relaterade till dysfunktioner i hypothalamus, thalamus, basal framhjärna och där noradrenalin, serotonin och dopamin är inblandade..
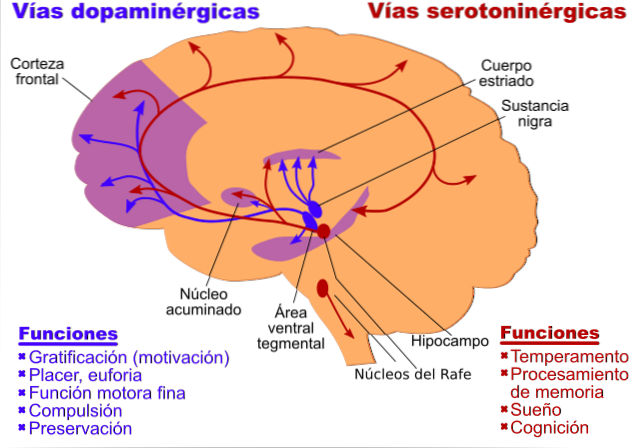
För sin del fann vi att apati är relaterad till en dysfunktion i dorsolaterl prefrontal cortex, nucleus accumbens, och noradrenalin och dopamin är viktiga neurotransmittorer..
De psykomotoriska symtomen som vi finner vid depression är associerade med förändringar av striatum, cerebellum och prefrontal cortex, associerade med de tre monoaminerna.
För deras del är verkställande typproblem relaterade till dopamin och noradrenalin och är associerade med den dorsolaterala prefrontala cortexen.
Teorier om depression
Det finns olika teorier eller hypoteser som har samlats kring depressionens ursprung.
Monoaminerg hypotes
En av dem, den första, uppstår kring tanken eller hypotesen att ett underskott av monoaminerga neurotransmittorer, såsom noradrenalin, dopamin eller serotonin, skulle vara orsaken till depression. Detta är den monoaminerga hypotesen om depression.
Denna hypotes bygger på olika bevis. En av dem är till exempel det faktum att reserpin (ett läkemedel mot högt blodtryck) orsakade depression; det verkar genom att hämma lagringen av monoaminer och genom att agera antagonistiskt mot monominer. Således föreslås att det kan leda till depression.
I motsatt fall finner vi de läkemedel som förstärker dessa neurotransmittorer och som förbättrar symtomen på depression och fungerar som agonister..
Det bör också noteras att det finns data som inte stödde denna hypotes, det definitiva beviset mot denna hypotes är faktumet om vad som kallas terapeutisk latens, vilket förklarar den fördröjda förbättringen som uppstår i depressionens symtom efter administrering av läkemedlet vilket indikerar att det måste finnas någon mellanprocess som tar hand om förbättringen.
Mottagare
Det föreslås att det kan finnas någon annan mekanism i hjärnan som inte bara motsvarar monoaminer och som är ansvariga för depression.
En möjlig förklaringsmekanism är receptorerna, så att i depression kan det bli en förändring av dem, en uppreglering som beror på det faktum att det finns ett underskott hos neurotransmittorn. Att inte produceras tillräckligt, men med tiden ökar antalet receptorer och känsligheten.
Bevis på denna hypotes finns också, till exempel studier av självmord som efter dödsfall gör det möjligt att hitta denna ökning av receptorer i frontal cortex.
Andra bevis skulle vara samma faktum att antidepressiva medel som tas producerar desensibilisering i receptorerna.
Genetiska avvikelser
Nyare forskning tyder på att det kan bero på en abnormitet i receptorernas genuttryck (på grund av brist eller funktionsfel).
Övrig
Andra linjer antyder snarare att det kan bero på en känslomässig dysfunktion av mekanismer såsom förändringar i genen för den neurotrofiska faktorn härrörande från hjärnan som stöder neurons livskraft.
Referenser
- Aguilar, A., Manzanedo, C., Miñarro, J. och Rodríguez-Arias, M. (2010). Psykofarmakologi för psykologstudenter. Reprografi Psykologiska fakulteten, Valencia universitet.
- Campbell S, Marriott M, Nahmias C, McQueen GM. Lägre hippocampusvolym hos patienter som lider av depression: en metaanalys. Am J Psychiatry 2004; 161: 598-607.
- Díaz Villa, B., González, C. (2012). Nyheter inom neurobiologi av depression. Latin American Journal of Psychiatry, 11 (3), 106-115.
- Hall Ramírez, V. (2003). Depression: patofysiologi och behandling. Nationellt centrum för läkemedelsinformation. Farmaceutiska fakulteten, University of Costa Rica.
- Världshälsoorganisationen (2016). Presscenter, beskrivande anteckning nr 360: depression.


Ingen har kommenterat den här artikeln än.