
Antifymiker vad är de för, verkningsmekanism, biverkningar

De antifimisk är läkemedel mot tuberkulos, det vill säga en uppsättning läkemedel (antibiotika) som används för att behandla tuberkulos. Tuberkulos tros vara en av de äldsta smittsamma sjukdomarna, med indikationer på att den kan ha påverkat mänskligheten sedan den neolitiska perioden..
Resultat av mänsklig tuberkulos inkluderar de som finns i egyptiska mumier, från 3500 till 2650 f.Kr., och mänskliga kvarlevor som finns i Sverige och Italien med anor från den neolitiska perioden..

Tuberkulos, även kallad "konsumtion", "slöseri" eller "vitpest", är en smittsam sjukdom som orsakas av mikroorganismer som kallas mycobacteria, som tillhör Mycobacteriaceae-familjen och Actinomycetales-ordningen..
De patogena arterna av mykobakterier tillhör komplexet Mycobacterium tuberculosis. Detta komplex M. tuberculosis inkluderar M. tuberculosis eller Kochs bacillus (till ära för den som upptäckte den), vid M. bovis, till M. africanum, till M. canetti, till M. pinnipedii och till M. mikroti.
Tuberkulos är en smittsam sjukdom som främst drabbar lungorna, men i en tredjedel av fallen är andra organ involverade, såsom mag-tarmsystemet, skelettet, urinvägarna, lymfsystemet och centrala nervsystemet..
Enligt Världshälsoorganisationen (WHO) uppträder mer än två miljoner nya fall av tuberkulos över hela världen varje år. Därför är användningen av antimedicinska läkemedel och utvecklingen av nya läkemedel avgörande för att bekämpa denna sjukdom, särskilt med tanke på uppkomsten av resistenta och mycket virulenta stammar..
Artikelindex
- 1 Vad är antifymics för?
- 1.1 Klassificering av läkemedelsgrupper för tuberkulos
- 2 Handlingsmekanism
- 2.1 rifampicin
- 2.2 Isoniacin
- 2.3 Pyrazinamid
- 3 Biverkningar
- 4 Referenser
Vad är antifymics för?
Antifimika används för att behandla tuberkulos. Dessa klassificeras i första och andra raden mediciner. Denna klassificering beror på det ögonblick då de används under behandlingen, på effektiviteten de har för att bekämpa sjukdomen och på säkerheterna eller toxiska effekterna av samma.
De första raderna används som förstahandsval och de andra raderna används i kombination med de första eller när resistenta stammar uppträder..
Eftersom stammar som är resistenta mot olika läkemedel uppvisar experter inom området grupperna.
Första linjens antifymika inkluderade initialt endast isoniazin, rifampin och pyrazinamid. Därefter tillsattes streptomycin och ethambutol och för närvarande har ciprofloxacin, levofloxacin och rifabutin, på grund av effekt mot resistenta stammar, tillsatts..
Andra linjens läkemedel är mycket mindre effektiva och har högre toxicitet än första linjens läkemedel. Den äldsta av denna linje är para-aminosalicylsyra (PAS) och etionamid, cykloserin, amikacin, capreomycin och floxacin ingår också.
Klassificering av läkemedelsgrupper för tuberkulos
För läkemedelsresistent tuberkulos har WHO modifierat den ursprungliga listan så att den omfattar följande grupp läkemedel:
1- Isoniacin, etambutol, pyrazinamid, Rifampicin.
2- Andra linjens injicerbara ämnen: amikacin, kanamycin, capreomycin.
3- Fluorokinoloner: levofloxacin, moxifloxacin.
4- Andra linjens oraler: protionamid, cykloserin, PAS.
5- Oklar effekt: tioaceton, klofazimin, amoxicillin / klavulanat, klaritromycin, linezolid, karbapenemer C.
De har för närvarande omklassificerats till:
- GRUPP A: levofloxacin, moxifloxacin och gatifloxacin
- GRUPP B: amikacin, kapreomycin, kanamycin (streptomycin); hos barn som inte är allvarliga kan användningen av dessa medel undvikas
- GRUPP C: etionamid (eller protionamid), cykloserin (Terizidon), linezolid, klofazimin
- GRUPP D (för att lägga till; de ingår inte i kärngruppen av läkemedel)
- GRUPP D1: pyrazinamid, ethambutol, högdosisoniazin
- GRUPP D2: bedakilin och delamanid
- GRUPP D3: PAS, imipenem-cilastatin, meropenem, amoxicillin-klavulanat
Handlingsmekanism
Eftersom listan över antifymika är ganska lång, kommer endast verkningsmekanismerna för de tre huvudlinjerna i första linjen som är rifampin, isoniazin och pyrazinamid att inkluderas som exempel..
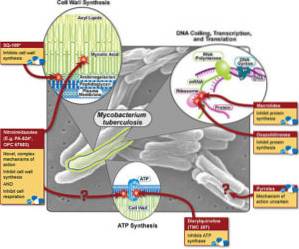
Rifampicin
Rifampin anses vara det viktigaste och mest potenta svampdödande läkemedlet. Det är ett halvsyntetiskt derivat av Streptomyces mediterranei, och det är fettlösligt (fettlösligt). Den har en bakteriedödande aktivitet (dödar mycobacterium) intra- och extracellulärt.
Detta läkemedel blockerar RNA-syntes, specifikt blockerar och hämmar det DNA-beroende enzymet RNA-polymeras, vilket också blockerar proteinsyntes i mycobacterium.
Isoniacin
Isoniazin kan ingå i alla behandlingsregimer, såvida det inte finns resistens. Det är lösligt i vatten och tränger lätt in i cellerna. Detta läkemedel hämmar syntesen av mykolsyra i cellväggen.
Har en bakteriostatisk effekt (hämmar bakterietillväxt) mot vilande baciller och bakteriedödande (dödar bakterier) mot multiplicering av baciller.
Pyrazinamid
Pyrazinamid är ett viktigt bakteriedödande antituberkulöst läkemedel som härrör från nikotinsyra och används främst för korttidsbehandling eller terapi av tuberkulos..
Dess verkningsmekanism liknar den för isoniazin, men med ett smalare verkningsspektrum. Dess spektrum av åtgärder inkluderar bara Mycobacterium tuberculosis. Detta läkemedel saktar ner metabolismen av mikroorganismer som finns i ett surt medium eller i ett fallformigt granulom.
Bieffekter
Biverkningarna som beskrivs nedan är de negativa effekterna av de tre läkemedlen som beskrivs i föregående avsnitt..
Även om rifampicin i allmänhet tolereras väl, kan det hos patienter med gastrointestinala problem, patienter som lider av alkoholism och äldre vara associerat med hepatit, hemolytiska anemier, trombocytopeni och immunsuppression..
Isoniazin har två huvudsakliga biverkningar: hepatotoxicitet (giftigt för levern) och perifer neuropati (påverkar de perifera nerverna). Några mindre vanliga biverkningar inkluderar bland annat anemi, akne, ledvärk och kramper..
Vid levertoxicitet förekommer det oftare hos äldre, när patienter konsumerar alkohol dagligen, när de används i kombination med rifampicin, hos patienter med HIV och gravida kvinnor eller efter förlossningsperioden. Av dessa skäl bör patienter som genomgår behandling med isoniazin rutinmässigt genomgå leverfunktionskontroller..
Perifer neuropati beror på en störning av metabolismen av vitamin B12 och är vanligare när det ges till patienter med andra sjukdomar som också orsakar perifera neuropatier, såsom diabetes mellitus, till exempel.
De negativa effekterna av detta läkemedel är levertoxicitet, när höga doser används och hyperurikemi (ökad urinsyra i blodet) och ledvärk som inte är relaterad till hyperurikemi..
Detta antifimikum är enligt WHO det läkemedel som valts för gravida kvinnor som diagnostiseras med tuberkulos. I USA (USA) rekommenderas dock inte dess användning på grund av otillräcklig information om läkemedlets teratogena effekter..
Referenser
- Goodman och Gilman, A. (2001). Den farmakologiska grunden för terapi. Tionde upplagan. McGraw-Hill
- Hauser, S., Longo, D. L., Jameson, J. L., Kasper, D. L. och Loscalzo, J. (red.). (2012). Harrisons principer för internmedicin. McGraw-Hill Companies, Incorporated.
- Janin, Y. L. (2007). Antituberkulosläkemedel: tio års forskning. Bioorganisk och medicinsk kemi, femton(7), 2479-2513.
- Meyers, F. H., Jawetz, E., Goldfien, A., & Schaubert, L. V. (1978). Granskning av medicinsk farmakologi. Lange medicinska publikationer.
- Tiberi, S., Scardigli, A., Centis, R., D'Ambrosio, L., Munoz-Torrico, M., Salazar-Lezama, M. A.,… & Luna, J. A. C. (2017). Klassificering av nya läkemedel mot tuberkulos: motivering och framtidsperspektiv. International Journal of Infectious Diseases, 56, 181-184.
- Världshälsoorganisationen. (2008). Policyriktlinjer för drogkänslighetstestning (DST) för andra linjens antituberkulosläkemedel (Nr WHO / HTM / TB / 2008.392). Genève: världshälsoorganisationen.



Ingen har kommenterat den här artikeln än.